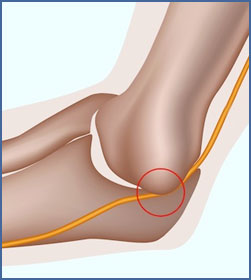
Sindrome Compressione nervo ulnare nella doccia epitrocleo-olecranica
La sindrome della doccia cubitale o del tunnel cubitale o del tunnel ulnare
(STU) è una neuropatia da compressione del nervo ulnare a livello della doccia epitrocleo-olecranica. E’ stata la prima patologia cronica di un nervo periferico descritta in letteratura scientifica: nel 1878 Panas ne descrisse tre casi di origine post-traumatica.
Il tunnel cubitale è il sito più comune di compressione nervo ulnare e la STU è la neuropatia da compressione più frequente dopo la sindrome del tunnel carpale. La STU ha un’incidenza di 25 casi ogni 100.000 persone all’anno. Contrariamente a quanto accade per quest’ultima, il sesso più colpito è quello maschile: da 3 a 8 volte rispetto a quello femminile.


Questo può essere spiegato in parte anche dai reperti anatomici evidenziati dagli studi di Contreas
che hanno evidenziato come la superficie mediale del gomito nelle donne presenta uno spessore del pannicolo adiposo sottocutaneo 19 volte più rappresentato rispetto al sesso maschile ipotizzando che questo costituisca un fattore protettivo; lo steso Contreas ha evidenziato nel sesso maschile un fattore predisponente, costituito dalla larghezza del processo coronide, 1,5 volte superiore rispetto al sesso femminile.
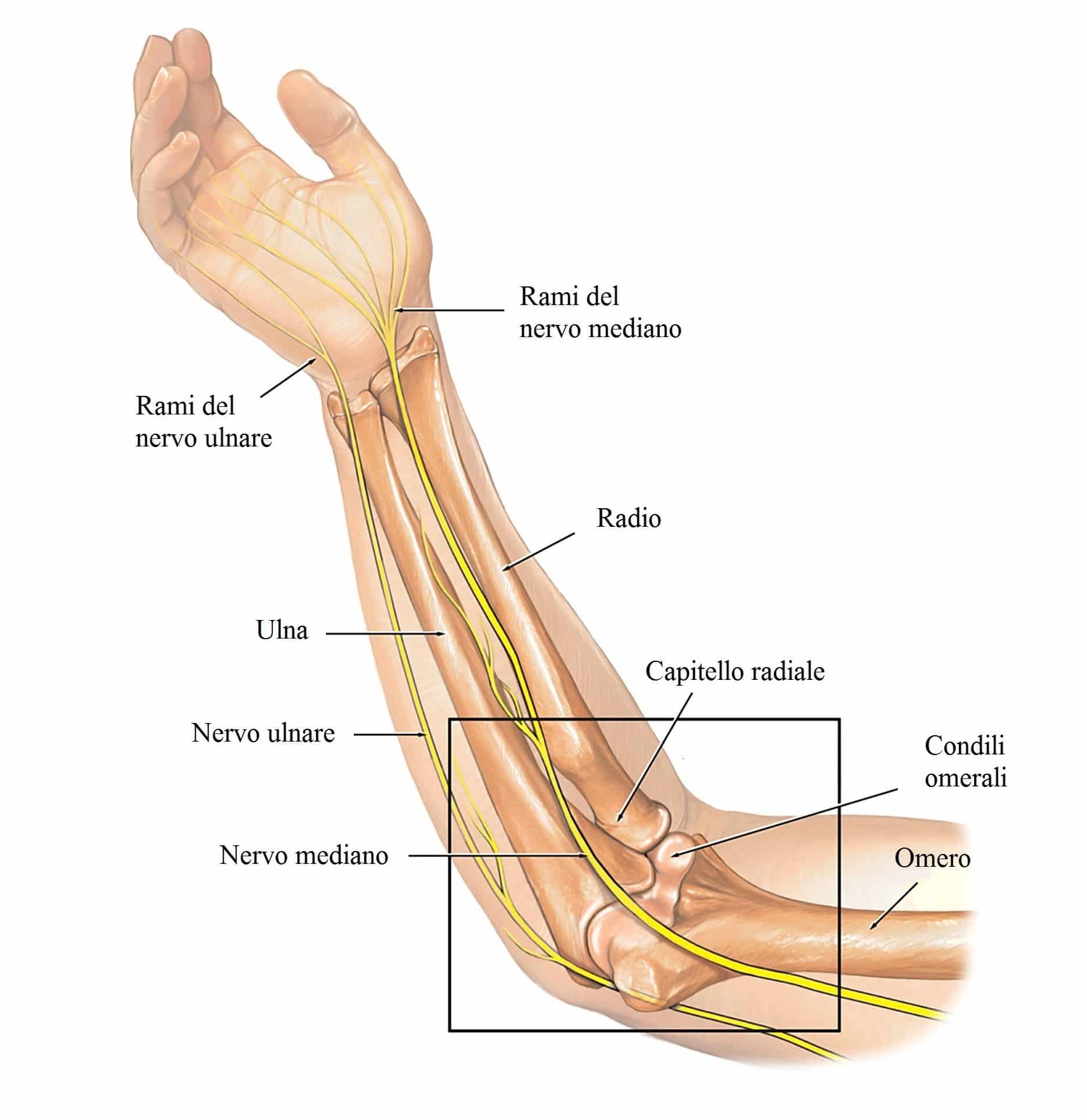
Il nervo ulnare
origina dalle radici C7, C8, T1 e quindi dal tronco secondario antero-interno del plesso brachiale che si divide in due rami, il nervo ulnare ed il ramo mediale della forchetta del nervo mediano. Il nervo ulnare prosegue quindi distalmente al cavo ascellare e lo si può repertare sulla superficie mediale del braccio posteriormente ai vasi omerali nello spazio tra i muscoli bicipite e tricipite.
A livello del terzo medio del braccio il nervo ulnare perfora il setto intermuscolare mediale (questo costituisce un sito di possibile compressione) per entrare nel compartimento posteriore del braccio. Il setto intermuscolare mediale si estende dal muscolo coracobrachiale prossimalmente all’epicondilo omerale mediale, dove assume una consistenza maggiore. Il nervo decorre quindi sul margine anteriore del capo mediale del tricipite assieme all’arteria collaterale ulnare superiore.


L’Arcata di Struthers.
Il successivo sito di possibile compressione è l’arcata di Struthers. Questa struttura fibrosa, la cui presenza viene descritta in letteratura dal 13 al 70% dei pazienti, si trova nell’adulto a circa 8 cm prossimalmente all’epicondilo mediale e si estende dal setto intermuscolare mediale al capo mediale del tricipite.
L’arcata di Struthers, che ha un orientamento obliquo e si trova superficialmente rispetto al nervo ulnare, è formata dalle inserzioni del legamento brachiale interno, un’estensione aponeurotica del tendine del coracobrachiale. L’arcata di Struthers non va confusa con il legamento di Struthers, una struttura presente solo nell’1% della popolazione, costituita da una banda fibrosa tesa tra l’epicondilo mediale ed uno sperone osteo-cartilagineo situato sulla superficie antero-mediale dell’omero circa 5 cm prossimamente all’epicondilo mediale. Solitamente questo è un sito di compressione del nervo mediano o dell’arteria omerale, ma a questo livello può verificarsi anche una sindrome compressiva del nervo ulnare.
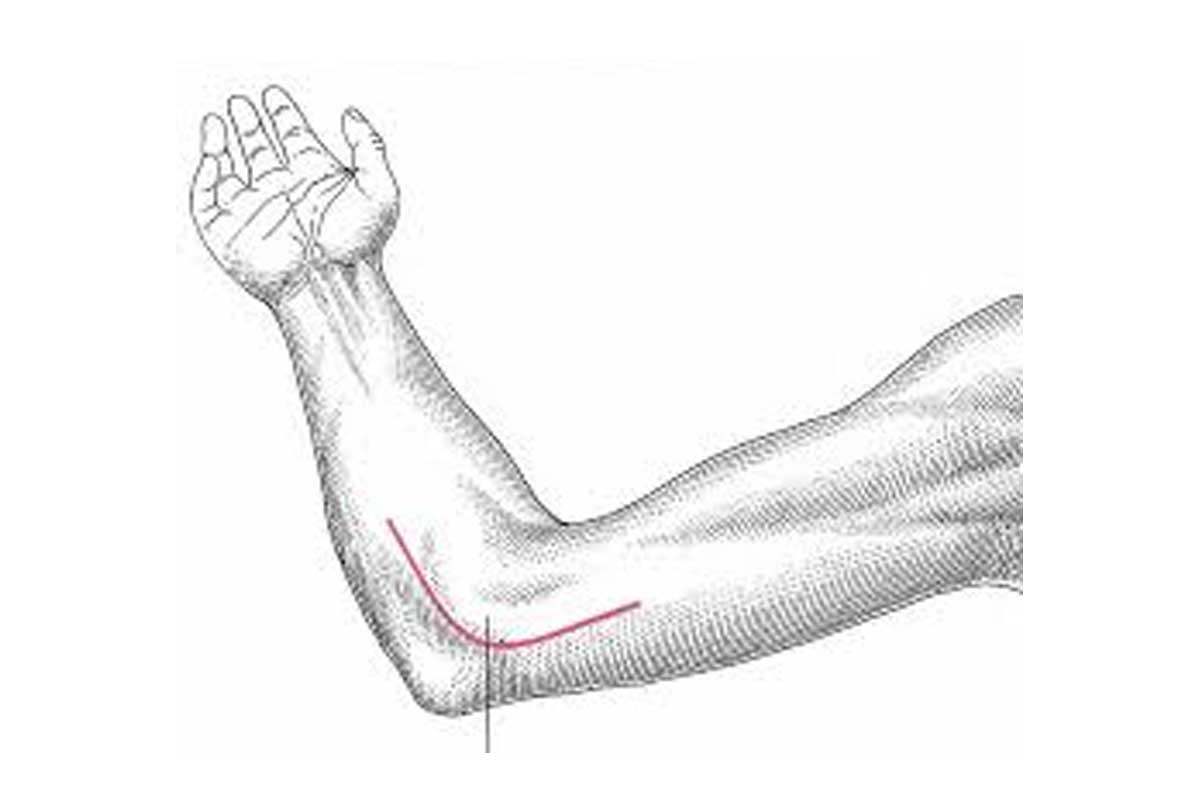
Il Legamento di Osborne
In corrispondenza del gomito, il nervo ulnare si porta posteriormente all’epicondilo omerale mediale nel canale epitrocleo-olecranico, accompagnato dall’arteria ricorrente cubitale posteriore e da una borsa sierosa; successivamente nell’avambraccio si impegna sotto l’arcata fibrosa posta tra l’epicondilo mediale e l’apice dell’olecrano e denominata legamento arcuato di Osborne. Si tratta di una lamina fibrosa arciforme le cui fibre hanno un orientamento perpendicolare a quello del decorso del nervo ulnare; il legamento di Osborne forma il tetto del tunnel cubitale. Il pavimento del tunnel è determinato dalla capsula articolare e dal legamento collaterale mediale o ulnare, l’epicondilo mediale e l’olecrano ne formano le pareti.

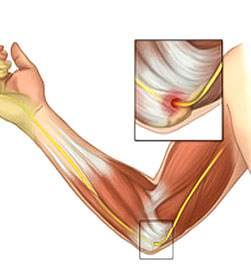
A livello del tunnel cubitale il nervo ulnare fornisce un ramo sensitivo articolare. Subito distalmente a questo il nervo passa tra i capi omerale ed ulnare del muscolo flessore ulnare del carpo (FUC). Il nervo continua quindi il suo decorso distalmente verso il polso tra i muscoli FUC e flessore profondo delle dita e circa 5 cm distalmente all’epicondilo mediale perfora l’aponeurosi del flessore-pronatore, che costituisce l’origine dei muscoli flessori e pronatore rotondo. L’aponeurosi può costituire un punto di compressione nervo ulnare in particolare negli sportivi come i giocatori di baseball ed i tennisti.
Tra il flessore superficiale del V dito ed il capo omerale del FUC
può trovarsi il legamento accessorio di Spinner; si tratta di un’aponeurosi non costante che si inserisce direttamente all’epicondilo mediale ed al processo coronide dell’ulna sulla sua faccia mediale. Lungo il suo decorso nell’avambraccio il nervo ulnare fornisce fino a 4 rami motori per il FUC e rami motori per i flessori profondi del IV e V dito. Un altro sito di possibile compressione – presente dal 3 al 28% negli studi anatomici su cadavere – è il residuo persistente di muscolo epitrocleo-anconeo che origina dal condilo omerale mediale e si va ad inserire sull’olecrano attraversando a ponte il nervo ulnare.

Nella descrizione dell’anatomia chirurgica del nervo ulnare
va inoltre evidenziata la presenza di rami sensitivi del nervo cutaneo mediale del braccio che partono da questo a livello del gomito e si dirigono posteriormente incrociando superficialmente il decorso del nervo ulnare per un tratto compreso tra 6 cm prossimamente e 4 cm distalmente l’epicondilo mediale. La sezione di questi rami nervosi nell’approccio chirurgico alla decompressione del tunnel cubitale può determinare disestesia e neuromi dolorosi sulla superficie di appoggio del gomito. La vascolarizzazione del nervo ulnare è garantita da un apporto estrinseco segmentale (arterie collaterali ulnari superiore ed inferiore e arteria ulnare ricorrente posteriore) e da un network di vasi intrinseci.
Va tenuto presente che a livello dell’epicondilo mediale l’unico apporto vascolare estrinseco al nervo è costituito dall’arteria collaterale ulnare inferiore.
EZIOLOGIA
La sindrome nervo ulnare può essere determinata da cause diverse: principalmente da compressione da parte di bande fibrose come il legamento di Osborne, ma anche dalla persistenza di un muscolo epitrocleo-anconeo, dalla sub-lussazione del nervo sull’epicondilo mediale, il gomito valgo congenito o acquisito, esiti di traumi, presenza di esostosi, tenosinoviti ipertrofiche, gangli, tumori. Anche le attività lavorative che determinano microtraumi ripetuti o decubiti prolungati sulla zona del canale epitrocleo-olecranico possono determinare una STU. Attività sportive come il tennis ed il baseball possono determinare una instabilità in valgo del gomito ed una neurite secondaria del nervo ulnare dovuta all’infiammazione cronica del legamento collaterale ulnare; fino al 60% dei lanciatori e dei tennisti con epicondilite presenta sintomi concomitanti del nervo ulnare.
FISIOPATOLOGIA
Durante la flessione del gomito il nervo ulnare subisce un’ aumento di tensione ed una compressione. Il primo è dovuto al fatto che la distanza tra l’epicondilo mediale e l’olecrano aumenta di 5 mm ogni 45° di flessione, quindi di circa 1,5 cm quando il gomito è flesso a 130°; questa distanza viene compensata solo in parte dallo sliding del nervo, che subisce comunque un allungamento che va dai 5 agli 8 mm.
L’aumento di pressione sul nervo ulnare durante la flessione di gomito è causato dallo stiramento del legamento collaterale ulnare da cui consegue un cambiamento di forma della sezione del tunnel cubitale che da rotonda diventa ovale con un restringimento di circa 2,5 mm. Questo restringimento può essere quantificato nella riduzione di circa il 55% dello spazio a disposizione del nervo ulnare all’interno della doccia cubitale con un conseguente aumento di pressione da 7 a 14 mmHg. Un’ulteriore frizione sul nervo può essere causata da una sublussazione o dislocazione del nervo ulnare, presente fino al 16% della popolazione.
Se il gomito viene flesso con il polso esteso, abducendo simultaneamente la spalla (movimento del lanciatore), la pressione intraneurale del nervo ulnare può aumentare fino a 6 volte. Di conseguenza, gli effetti cumulativi di prolungate e ripetute elevazioni della pressione producono fibrosi del nervo e ischemia. La descrizione di Sunderland della topografia del nervo ulnare a livello della doccia cubitale permette di comprendere come l’insorgenza della sintomatologia della STU sia principalmente parestetica ed a carico della muscolatura intrinseca. Infatti le fibre sensitive e quelle per la muscolatura intrinseca sono distribuite superficialmente rispetto alle fibre motrici per il FUC ed il FPD IV e V che sono disposte al centro del nervo e quindi maggiormente protette da sindromi compressive.
QUADRO CLINICO
I pazienti affetti da Sindrome nervo Ulnare riferiscono solitamente parestesie ed ipoestesia al mignolo ed alla metà ulnare dell’anulare associate a diminuzione della forza della mano. Questa sintomatologia può essere associata a dolore riferito a livello del tunnel cubitale, che può irradiarsi prossimamente e distalmente a questa. Solitamente questa sintomatologia è gradualmente ingravescente ed è accentuata da posture con prolungata flessione del gomito. A differenza della sindrome del tunnel carpale, non si verifica un peggioramento della sintomatologia nelle ore notturne. La valutazione anamnestica deve tenere presente il tipo di attività lavorativa e sportiva svolta dal paziente, eventuali pregressi traumi al gomito e la eventuale concomitanza di patologie dismetaboliche (diabete, alcolismo, ecc).
L’esame clinico deve valutare il ROM del gomito, la tendenza alla sublussazione del nervo ulnare e la dolorabilità alla compressione sul legamento di Osborne, sull’arcata di Struthers e sugli altri punti di possibile compressione. La positività del segno di Tinel a livello della doccia epitrocleo – olecranica è indicativa di una compressione a questo livello, ma va tenuto presente che questo segno è positivo anche nel 24% della popolazione che non presenta sindromi compressive. Se alla manovra di flessione del gomito (oltre i 90° con il polso supinato ed esteso) si evoca la comparsa di parestesie alle ultime due dita della mano in meno di 60 secondi il test va considerato positivo (cubital tunnel compression test). Questo test è un ottimo indicatore diagnostico, specifico per la Sindrome Nervo Ulnare ed ha una sensibilità del 93% se risulta positivo entro i 30 secondi; la sensibilità del test arriva al 100% se è positivo entro i 10 secondi.
Durante l’esame obiettivo va inoltre valutata l’eventuale presenza di masse o cisti a livello della tunnel cubitale e la funzionalità della muscolatura intrinseca della mano e l’eventuale positività dei segni di Froment (incapacità di eseguire una pinza bidigitale efficace senza flettere la IFD dell’indice e la IF del pollice), di Wartenberg (abduzione del mignolo durante la sua estensione) , di Jeanne (iperestensione della prima M-F durante una presa pulpo-digitale tra 1° e 2° dito) e di Masse (riduzione dell’arco di apertura metacarpale a dita estese per deficit del muscolo opponente del 5° dito ).
Va infine valutata la sensibilità del territorio del nervo ulnare, ricercando un’eventuale ipoidralgia della superficie pulpare del mignolo e comparandola con quella delle prime tre dita, ed utilizzando il test di discriminazione dei due punti.
DIAGNOSI DIFFERENZIALE
La diagnosi differenziale della Sindrome Nervo Ulnare va fatta innanzi tutto con la compressione del nervo ulnare a livelli differenti, prossimali o distali. Tra i primi va esclusa sempre la sindrome dello stretto toracico superiore. La valutazione della sensibilità della superficie dorso-ulnare del quinto raggio metacarpale è utile per escludere una compressione a livello del canale di Guyon: il ramo sensitivo destinato a questa area è prossimale al polso ed un deficit della sensibilità indicherebbe quindi una compressione prossimale al Guyon.Vanno inoltre escluse ernie discali e patologie sistemiche (diabete, amiloidosi, mieloma multiplo, alcoolismo, ecc.)
Nei casi in cui, dopo un accurata raccolta anamnestica ed un approfondito esame clinico, persistano dubbi diagnostici si può ricorrere alla diagnostica strumentale. L‘esame RX è specificatamente indicato nei soggetti con pregressi traumi; la RM, la neuro RM e l’ecografia ad alta definizione possono essere utili in particolare nei pazienti già sottoposti senza successo ad interventi di trasposizione del nervo.
L’esame elettromiografico andrebbe prescritto solo nei casi in cui la diagnosi non è certa e l’esame obiettivo non è stato dirimente, dal momento che l’esame può fornire risultati falsi positivi fino al 15 % dei casi.
CLASSIFICAZIONE
Mc Gowan ha stadiato la STU in tre gradi in base all’entità del deficit sensitivo e motorio della mano:
grado I:
Compressione lieve. Parestesie sul territorio del nervo ulnare. Nessun deficit della muscolatura interossea
grado II:
Compressione moderata. Si associa deficit ed ipotrofia degli interossei
grado III:
Compressione severa. Paralisi degli interossei con marcata perdita di forza della mano.
Va tenuto in considerazione che nel 17% della popolazione esistono le anastomosi di Martin-Gruber che assicurano una innervazione motoria alla muscolatura intrinseca anche in presenza di gravi lesioni del nervo ulnare; in questi casi una STU di grave entità potrebbe non essere accompagnata da un deficit degli intrinseci.
Nei pazienti dove cui i sintomi sono solo parestetici e transitori e la compressione del nervo ulnare è causata da una scorretta postura del gomito o da eventuali traumi ripetuti esiste un tipo di trattamento conservativo.
>>> TRATTAMENTO SINDROME COMPRESSIONE NERVO ULNARE
